Conhecendo melhor o diabetes mellitus em cães

Links rápidos:
Introdução
O diabetes mellitus (DM) pode ser considerado uma endocrinopatia tão antiga quanto a própria humanidade. Os primeiros relatos da sua existência constam no papiro Ebers, documento médico egípcio escrito há aproximadamente 1.500 anos antes de Cristo, o qual faz referência a uma doença caracterizada por emissão frequente e abundante de urina. No entanto, foi o médico romano Aretaeus (30-90 da era cristã) que criou o termo diabetes, que significa “passar através”, pelo fato da poliúria, sintoma característico da doença, assemelhar-se à drenagem de água através de um sifão. Outros relatos semelhantes foram descritos nos séculos seguintes, porém foi Cullen (1709-1790) quem acrescentou ao termo diabetes o adjetivo mellitus, com o objetivo de distinguir a doença do diabetes insipidus. Mesmo sem conhecimento da etiologia do DM, em 1796, Rollo foi o primeiro médico a propor a restrição dietética no tratamento de pacientes diabéticos, teoria esta reiterada por Bouchardat (1806-1886) ao enfatizar a restrição de carboidratos e propor a sua substituição por vegetais verdes. Somente em 1900 Opie correlacionou o diabetes com a degeneração das ilhotas pancreáticas (descritas por Langerhans em 1869). Já a primeira aplicação de insulina no homem com finalidade terapêutica foi realizada em 1922, e no ano seguinte, foi lançada a primeira insulina comercial. Desde a descoberta da insulina até os dias atuais, importantes progressos foram conduzidos no campo da Diabetologia. Consideráveis avanços também foram observados na medicina veterinária, com o lançamento da insulina de uso veterinário (Caninsulin® ) e também com o desenvolvimento de alimentos coadjuvantes para o tratamento do DM canino.
Etiopatogenia
Segundo a American Diabetes Association, o DM inclui um conjunto de transtornos metabólicos de diferentes etiologias, caracterizados por hiperglicemia crônica resultante da diminuição da sensibilidade dos tecidos à ação da insulina e/ou da deficiência de sua secreção.
Em cães ainda não há consenso quanto à classificação do DM. Alguns autores classificam o DM canino de acordo com a necessidade terapêutica em insulinodependente e não insulino-dependente. No entanto, na prática clínica tal classificação não é muito útil visto que teoricamente todos os cães diabéticos necessitam de insulina exógena para a sobrevivência.
Uma outra classificação proposta, leva em consideração a etiologia da doença:
– diabetes insulino-deficiente: caracterizado pela perda primária e progressiva de células B pancreáticas (células produtoras de insulina), ou seja, ocorre uma hiperglicemia secundária à hipoinsulinemia. No entanto, a etiologia da degeneração celular ainda não está bem elucidada. Tem-se conhecimento de alguns mecanismos envolvidos tais como a hipoplasia ou aplasia congênita de células B, a destruição de células B associada a doenças do pâncreas exócrino, a destruição imune-mediada e idiopática.
– diabetes insulino-resistente: caracterizado pelo antagonismo da ação da insulina por aumento na concentração sérica de hormônios hiperglicemiantes, tais como progesterona (diestro ou diabetes gestacional), glicocorticoides (hiperadrenocorticismo espontâneo ou iatrogênico) e hormônio do crescimento (diestro ou acromegalia). A obesidade também pode contribuir para resistência insulínica, entretanto há poucas evidências na literatura que comprovem a obesidade como uma das causas primárias do DM em cães. Neste caso, tem-se inicialmente a resistência à ação da insulina e consequente hiperinsulinemia, a qual cronicamente irá evoluir para uma deficiência relativa ou absoluta de insulina e hiperglicemia.
Apresentação clínica
A incidência do DM varia entre 1:100 e 1:500. A doença acomete cães com idades entre quatro e 14 anos, com pico de prevalência entre sete e 10 anos, sendo as fêmeas mais acometidas em relação aos machos. O DM juvenil (diabetes insulino-deficiente) ocorre em cães com menos de um ano de idade, porém é de ocorrência rara (Figuras 1 e 2). Entre as raças acometidas destacam-se Poodle, Schnauzer, Beagle, Spitz Alemão, Lhasa Apso, Labrador, Golden Retriever, Pastor Alemão, Cocker Spaniel, Rottweiler, Pastor de Shetland, Dachshund e Yorkshire. Comumente, o DM também é diagnosticado em cães sem raça definida.
Fonte: ENDOCRINOVET
Fonte: ENDOCRINOVET
As manifestações clínicas clássicas do DM incluem poliúria, polidpsia, polifagia e perda de peso. Com a deficiência relativa ou absoluta de insulina, tem-se a hiperglicemia, a qual decorre da menor utilização de glicose pelos tecidos periféricos (tecidos adiposo e muscular), do aumento da gliconeogênese (síntese de glicogênio a partir de produtos do metabolismo das proteínas e gorduras) e da glicogenólise hepática (degradação de glicogênio para formação de glicose).
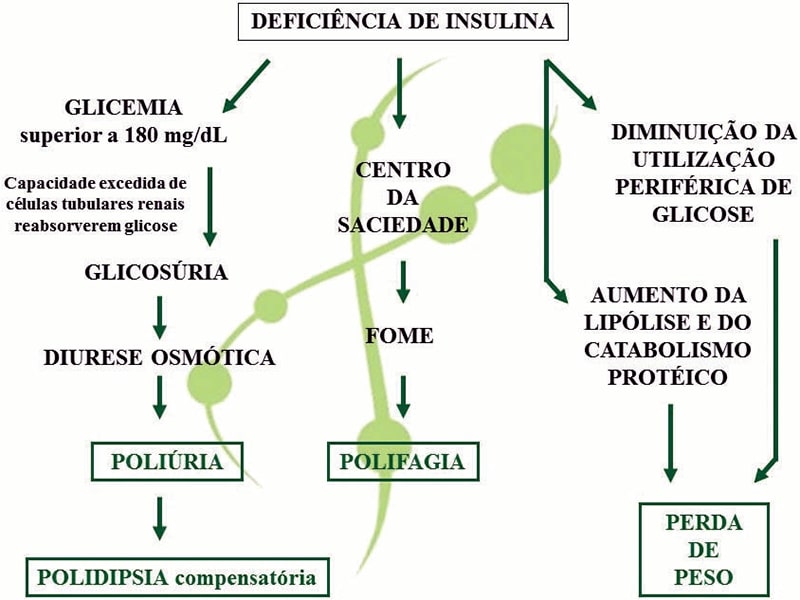
Com o aumento da concentração plasmática de glicose (glicemia superior a 180mg/dL), o limiar de reabsorção tubular renal de glicose é excedido, resultando em glicosúria persistente e conduzindo à diurese osmótica, responsável pelo aparecimento de POLIÚRIA e POLIDIPSIA compensatória. A ausência da insulina nas células do centro da saciedade (localizado no hipotálamo) promove um quadro de glicocitopenia e consequente não supressão da sensação de fome, ocasionando a POLIFAGIA. A insulina é um hormônio anabólico, e desta forma, sua deficiência leva ao aumento no catabolismo de proteínas (aumento da proteólise muscular) e mobilização de gorduras (lipólise), promovendo assim a PERDA DE PESO (Figura 3).
É importante destacar que caso o cão diabético apresente anorexia e/ou êmese deve-se investigar a presença de cetoacidose diabética, emergência endócrina potencialmente fatal caracterizada por alterações metabólicas extremas as quais incluem hiperglicemia, acidose metabólica, cetonemia, desidratação e perda de eletrólitos. Nestes casos, o paciente deve ser imediatamente hospitalizado.
Fonte: ENDOCRINOVET
Diagnóstico
Baseia-se na presença das manifestações clínicas clássicas e na constatação de hiperglicemia (glicemia em jejum acima de 200mg/dL) e de glicosúria persistentes. Em cães cuja suspeita diagnóstica é o DM, a glicemia pode ser realizada mesmo que não estejam em jejum. Nestes casos, confirma-se o diagnóstico de DM se a glicemia for superior a 273 mg/dL. O uso de sensor portátil (glicosímetro) para mensuração da glicemia em cães é possível desde que a precisão analítica e clínica do referido sensor tenha sido avaliada como adequada (necessária validação para uso em medicina veterinária).
Tratamento
O objetivo do tratamento é eliminar as manifestações clínicas do DM além de evitar suas complicações crônicas. Destacam-se entre as complicações mais comuns a uveíte, catarata (Figura 4), pancreatite crônica, infecções recorrentes (principalmente em trato urinário, pele e cavidade oral), lipidose hepática, hipoglicemia, hipertensão e cetoacidose diabética. Outras complicações tais como neuropatia periférica, glomerulopatia, retinopatia, insuficiência pancreática exócrina, paresia gástrica e diarréia crônica são incomuns.

Fonte: Adriana Lima Teixeira
O tratamento consiste em administrações diárias de insulina, manejo dietético e eliminar os fatores de resistência caso estejam presentes.
Utiliza-se insulina de ação intermediária (Caninsulin® ou NPH), na maioria dos casos a cada 12 horas (BID) e menos frequentemente a cada 24 horas. A aplicação de insulina a cada 12 horas leva a um melhor controle da glicemia ao longo do dia e reduz o risco de hipoglicemias. A dose inicial sugerida pela literatura é de 0,25 U/kg/BID (para cães com peso corpóreo superior a 10kg) a 0,5 U/kg/BID (para cães com peso corpóreo inferior a 10kg). Da mesma forma, o manejo alimentar mais adequado consiste na administração das refeições a cada 12 horas, no mesmo horário em que são realizadas as aplicações de insulina.
Com relação à dieta do paciente diabético, a quantidade e a composição das refeições devem ser constantes. Recomenda-se o uso de alimentos coadjuvantes para pacientes diabéticos, os quais apresentam altos teores de proteínas e fibras, moderados teores de energia e baixo teor de carboidrato. Os objetivos nutricionais no paciente com DM são: limitar a flutuação de glicose; minimizar a hiperglicemia pós-prandial; garantir palatabilidade; manter um cronograma regular e consistente de fornecimento de alimentos e de administração de insulina. Um alimento com um perfil nutricional adequado associado à insulinoterapia promoverá bom controle glicêmico e consequente melhora na qualidade de vida desses pacientes. Recomenda-se que o Médico-Veterinário calcule a quantidade de ingestão calórica diária para cada paciente, com o objetivo de se evitar a ocorrência de obesidade, e consequentemente, a resistência à ação da insulina.
Cães diabéticos bem controlados não precisam necessariamente apresentar normoglicemia (80 a 120 mg/dL). Os pacientes serão considerados saudáveis e assintomáticos se os valores de glicemia estiverem entre 100 e 250 mg/dL na maior parte do dia. Ajustes na dose da insulina (0,5U a 3U por cão, dependendo do tamanho do paciente) devem ser feitos a cada sete a 14 dias, sendo fundamental considerar a opinião dos tutores (proprietários) sobre a intensidade das manifestações clínicas bem como do estado geral do paciente, a estabilidade do peso corporal (pacientes com mau controle glicêmico perdem peso), os achados do exame físico, a mensuração da glicemia em jejum, antes da aplicação da insulina (cães com bom controle apresentam glicemia de jejum de no máximo 300 mg/dL) e a mensuração da glicemia no pico (seis a oito horas após aplicação da insulina – cães com bom controle apresentam glicemia no pico de ação da insulina entre 70 e 160 mg/dL).
Caso o paciente não apresente bom controle glicêmico mesmo após ajustes na dose da insulina, deve-se checar possíveis erros no manejo, tais como armazenamento inadequado do frasco de insulina e falhas durante a aplicação, além de identificar e tratar doenças concorrentes (hiperadrenocorticismo, infecções do trato urinário e doença periodontal) ou fatores de resistência insulínica (diestro, uso de glicocorticoide sintético oral ou tópico).
Considerações finais
O prognóstico para o paciente diabético depende da presença ou não de doenças concorrentes, da correta instituição do tratamento pelo Médico-Veterinário (prescrição de insulina e de alimento coadjuvante) bem como da dedicação dos tutores (proprietários) na realização do tratamento.
Geralmente o prognóstico é bom e o paciente diabético pode apresentar qualidade de vida semelhante a de um paciente saudável.
Sobre o autor
M.V. MSc Alessandra Martins Vargas
Graduada em Medicina Veterinária pela FMVZ-USP (1996), Mestre em Ciências Humanas (Fisiologia) pelo ICB-USP (2001). Possui forte atuação em endocrinologia e metabologia de cães e gatos. Experiência clínica e hospitalar, atuando como docente, palestrante, supervisora/orientadora de alunos (graduação e pós-graduação lato sensu). Consultora científica para empresas do segmento veterinário. É sócia fundadora da ABEV – Associação Brasileira de Endocrinologia Veterinária e membro da atual Diretoria Científica. Coordenadora e docente do curso de especialização em endocrinologia e metabologia de pequenos animais pela ANCLIVEPA-SP/UNICSUL (primeira pósgraduação lato sensu do Brasil). É sócia fundadora da ENDOCRINOVET, único centro de Endocrinologia Veterinária da América Latina, onde atua como diretora e coordenadora clínica.